TL;DR:
- Il PRP agisce principalmente modulando infiammazione e dolore nelle lesioni muscoloscheletriche.
- La sua efficacia è più evidente nel medio termine, con risultati variabili oltre i 12 mesi.
- La personalizzazione e preparazione corretta sono essenziali per ottenere risultati migliori.
Il plasma ricco di piastrine viene spesso presentato come una svolta nella medicina rigenerativa, quasi una soluzione universale per ogni tipo di trauma muscoloscheletrico. La realtà è più articolata. Le evidenze scientifiche attuali mostrano un quadro utile ma selettivo: il PRP funziona davvero in specifici contesti, con determinate condizioni e aspettative ben calibrate. Se stai valutando questa terapia, capire cosa dicono i dati reali ti aiuterà a fare scelte più informate e a ottenere il massimo dal tuo percorso di cura.
Indice
- Cos'è il PRP e come funziona nella traumatologia
- Benefici clinici del PRP rispetto ad altri trattamenti
- Applicazioni del PRP: indicazioni pratiche e limiti concreti
- Standardizzazione e personalizzazione della terapia PRP
- Il PRP in traumatologia: cosa i pazienti devono davvero sapere
- Il tuo percorso ortopedico su misura: richiedi una valutazione
- Domande frequenti sul PRP in traumatologia
Punti Chiave
| Punto | Dettagli |
|---|---|
| Non è una cura miracolosa | Il PRP può offrire benefici in determinati casi ma non rappresenta la soluzione per tutte le lesioni muscoloscheletriche. |
| Benefici soprattuto a medio termine | Il miglioramento clinico si manifesta soprattutto entro 6-12 mesi dal trattamento. |
| Importanza della selezione corretta | La scelta dei pazienti e la personalizzazione del PRP influenzano fortemente i risultati. |
| Standardizzazione necessaria | La mancanza di protocolli unici fa variare molto i risultati clinici con il PRP. |
| Aspettative realistiche | È essenziale avere un confronto chiaro con lo specialista ortopedico sugli obiettivi della terapia. |
Cos'è il PRP e come funziona nella traumatologia
Dopo aver chiarito le premesse, è fondamentale capire cosa sia esattamente il PRP e perché venga considerato nella cura delle lesioni in traumatologia.
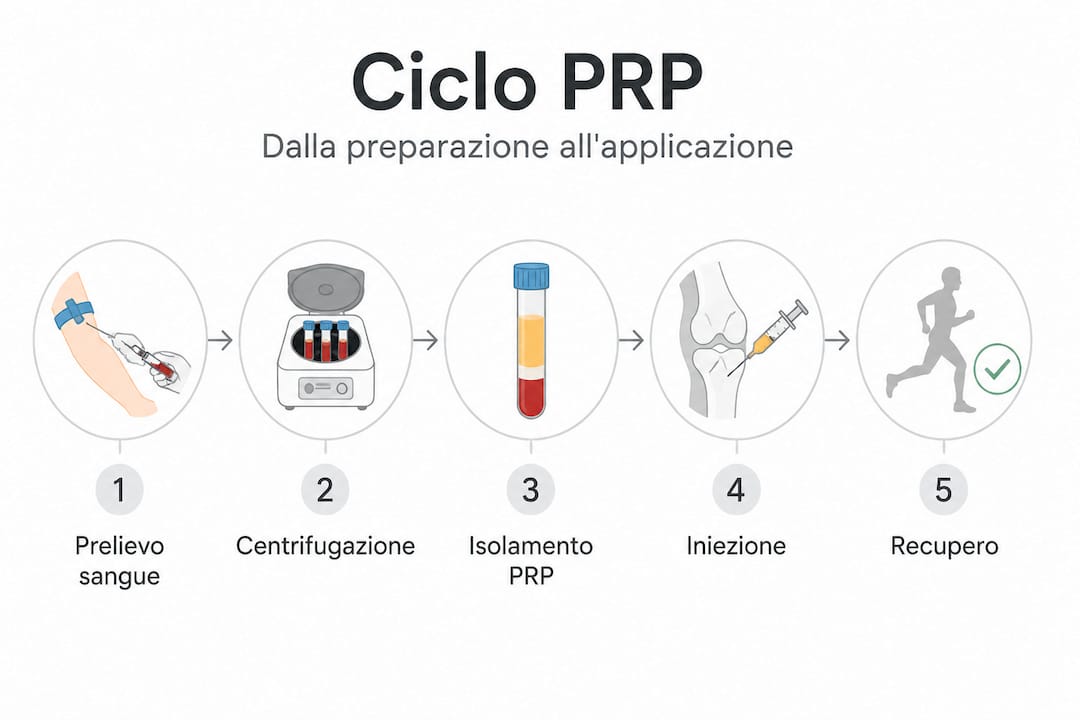
Il PRP, acronimo di plasma ricco di piastrine (dall'inglese Platelet-Rich Plasma), è una componente del sangue del paziente stesso, preparata in laboratorio tramite centrifugazione. In pratica, si preleva un campione di sangue venoso, lo si processa per concentrare le piastrine e i fattori di crescita, e si ottiene un prodotto biologico da iniettare nella zona da trattare. L'intero processo dura circa 30 minuti e avviene nello stesso studio medico.
Dal punto di vista biologico, il PRP agisce attraverso due meccanismi principali:
- Rilascio di fattori di crescita: le piastrine contengono molecole segnale (come PDGF, TGF-beta, IGF-1) che possono stimolare cellule riparatrici locali
- Effetto antinfiammatorio: il PRP modula la risposta infiammatoria nell'area trattata, riducendo gonfiore, dolore e tensione tissutale
- Potenziale rigenerativo: in certi tessuti, può favorire la produzione di nuovo collagene o cartilagine
- Attivazione delle cellule staminali locali: alcune evidenze suggeriscono una capacità di richiamare cellule riparatrici nella zona dell'iniezione
Tuttavia, è importante non confondere modulazione infiammatoria con rigenerazione vera. Le evidenze attuali indicano che la modulazione infiammatoria è prevalente rispetto a una rigenerazione tissutale completa. Questo non significa che il PRP non funzioni: significa che agisce soprattutto sul controllo del dolore e dell'infiammazione, con effetti rigenerativi più limitati e condizione-dipendenti.
La distinzione tra ortopedia e traumatologia è rilevante anche qui: in traumatologia, il PRP trova spazio soprattutto nelle lesioni acute e subacute, mentre in ortopedia si applica più spesso alle condizioni degenerative croniche.
Consiglio Pro: Prima di iniziare qualsiasi trattamento con PRP, chiedi sempre al tuo medico di spiegarti quale meccanismo specifico si intende sfruttare nel tuo caso: riduzione dell'infiammazione o stimolazione rigenerativa. La risposta influenzerà molto le tue aspettative e la pianificazione del percorso.
Benefici clinici del PRP rispetto ad altri trattamenti
Compresa la natura del PRP, confrontiamo ora la sua efficacia clinica rispetto alle altre soluzioni comunemente utilizzate in traumatologia.
Le evidenze più solide parlano chiaro: il PRP mostra benefici superiori nel medio termine rispetto a placebo, acido ialuronico e corticosteroidi, ma i risultati tendono a essere meno consistenti dopo i 12 mesi. Questo dato è cruciale per impostare aspettative realistiche.
Tabella comparativa tra PRP e altri trattamenti
| Trattamento | Riduzione dolore | Durata benefici | Effetto rigenerativo | Rischi principali |
|---|---|---|---|---|
| PRP | Buona (breve-medio termine) | 6-12 mesi | Limitato ma presente | Minimi (autologa) |
| Acido ialuronico | Moderata | 3-6 mesi | Assente | Reazione locale |
| Corticosteroidi | Molto buona (breve termine) | 4-8 settimane | Negativo a lungo termine | Danno cartilagineo ripetuto |
| Placebo | Variabile | Breve | Assente | Nessuno |
Guardando questa tabella, il PRP emerge come l'unica opzione con un potenziale effetto biologico positivo sui tessuti, anche se limitato. I corticosteroidi, pur essendo efficaci nel breve periodo, possono danneggiare la cartilagine se usati ripetutamente, mentre l'acido ialuronico funge principalmente da lubrificante articolare senza stimolare riparazione.
"I dati attuali mostrano che il PRP offre vantaggi clinici reali nel medio termine, ma la sua superiorità si attenua significativamente oltre i dodici mesi di follow-up."
Cosa aspettarsi in pratica durante un percorso con PRP?
- Prima settimana: possibile aumento temporaneo del dolore locale (reazione normale alla procedura)
- Settimane 2-4: riduzione progressiva dell'infiammazione, miglioramento della mobilità
- 1-3 mesi: effetto clinico massimo, riduzione del dolore e recupero funzionale
- 6-12 mesi: mantenimento dei benefici, ma variabile da paziente a paziente
- Oltre 12 mesi: i benefici possono ridursi, valutare eventuale secondo ciclo con il medico
Il recupero dopo lesione sportiva è uno dei contesti in cui il PRP viene più integrato, spesso come supporto alla fisioterapia e non come sostituto della riabilitazione.
Applicazioni del PRP: indicazioni pratiche e limiti concreti
Dopo il confronto teorico, è utile capire in quali casi il PRP rappresenta una soluzione davvero efficace e dove invece resta controverso.
Le condizioni più frequentemente trattate con PRP in ambito traumatologico sono:
- Tendinopatie croniche: epicondilite, tendinite rotulea, tendinopatia del tendine d'Achille
- Lesioni muscolari acute: strappi di primo e secondo grado, soprattutto in ambito sportivo
- Artrosi precoce o moderata: ginocchio, anca, spalla, nei casi con infiammazione attiva
- Lesioni legamentose: distorsioni e lesioni parziali dei legamenti
- Fascite plantare: condizione dolorosa del piede molto comune negli atleti
La riabilitazione dopo intervento ortopedico rappresenta un altro contesto applicativo, dove il PRP viene talvolta utilizzato intraoperatoriamente per favorire la guarigione dei tessuti.
Tabella delle indicazioni e dei limiti
| Condizione | Evidenza scientifica | Esito atteso | Durata beneficio | Note |
|---|---|---|---|---|
| Tendinopatia cronica | Buona | Riduzione dolore | 6-12 mesi | Migliore risposta con fisioterapia |
| Lesione muscolare acuta | Moderata | Accelerazione guarigione | 3-6 mesi | Utile in fase subacuta |
| Artrosi precoce | Buona | Riduzione infiammazione | 6-12 mesi | Meno efficace nelle forme avanzate |
| Lesione legamentosa | Limitata | Supporto alla guarigione | Variabile | Da valutare caso per caso |
| Artrosi avanzata | Scarsa | Limitato | Breve | Non indicato come terapia principale |
Come evidenziato dalla letteratura recente, il ruolo principale del PRP è la modulazione dell'infiammazione piuttosto che la vera rigenerazione tissutale. Questo significa che nelle condizioni in cui l'infiammazione è il problema centrale, i risultati saranno probabilmente soddisfacenti. Nelle condizioni con perdita strutturale avanzata (come l'artrosi grave), le aspettative devono essere ridimensionate.
I rischi del PRP sono generalmente molto bassi, essendo il prodotto derivato dal sangue del paziente stesso. I più comuni includono:
- Dolore locale temporaneo nel sito di iniezione
- Lieve gonfiore per 24-48 ore
- Rarissimo rischio di infezione (come per qualsiasi procedura invasiva)
- Nessun rischio di rigetto o reazione allergica al plasma autologa
Consiglio Pro: La selezione del paziente è tutto. Il PRP ottiene i migliori risultati nei pazienti con condizioni infiammatorie attive, lesioni non troppo avanzate strutturalmente, e che integrano la terapia con un percorso riabilitativo adeguato. Presentarsi a una visita aspettandosi che il PRP faccia tutto il lavoro è il modo più sicuro per restare delusi.
Standardizzazione e personalizzazione della terapia PRP
Per valorizzare davvero le potenzialità del PRP è indispensabile capire come variabili tecniche e scelte personalizzate possano modificare nettamente gli esiti.
Uno dei problemi principali nella ricerca sul PRP è che non esiste un unico "PRP". La composizione del prodotto finale può variare enormemente in base a:
Variabili nella preparazione:
- Concentrazione piastrinica: i protocolli variano tra 2 e 10 volte la concentrazione basale nel sangue; una concentrazione troppo bassa riduce l'effetto, una troppo alta può essere controproducente
- Presenza di leucociti (globuli bianchi): il PRP "leuco-povero" è preferito per le applicazioni articolari; il PRP "leuco-ricco" può essere più adatto per le tendinopatie
- Attivazione o meno delle piastrine: alcune preparazioni usano agenti attivatori (trombina, cloruro di calcio) prima dell'iniezione
- Volume iniettato e numero di sedute: variano molto tra i centri e influenzano significativamente il risultato
- Guida ecografica durante l'iniezione: migliora la precisione e riduce il rischio di iniezione non ottimale
L'assenza di uno standard condiviso per la preparazione del PRP influisce sia sui risultati clinici che sulla ricerca. Questo spiega perché studi diversi ottengono risultati a volte contraddittori: confrontano prodotti biologicamente diversi con lo stesso nome.
Per garantirsi una procedura di qualità, è utile verificare i seguenti aspetti:
- Il centro usa un sistema di centrifugazione validato e approvato
- Il medico personalizza il tipo di PRP (leuco-povero o leuco-ricco) in base alla condizione da trattare
- L'iniezione viene eseguita con guida ecografica in tempo reale
- Il protocollo prevede un numero definito di sedute con valutazioni intermedie
- Esiste un piano riabilitativo associato, non solo il trattamento iniettivo
I benefici nella chirurgia ortopedica si ottengono quando il PRP è integrato in un contesto clinico strutturato, non quando viene proposto come procedura isolata. La personalizzazione non è un optional: è la condizione necessaria per ottenere risultati.
Il PRP in traumatologia: cosa i pazienti devono davvero sapere
C'è una pressione mediatica molto forte intorno alle terapie rigenerative. Il PRP viene spesso presentato nei media come una rivoluzione definitiva, con testimonial sportivi che raccontano guarigioni quasi miracolose. Questa narrazione è comprensibile ma pericolosa, perché crea aspettative che i dati clinici spesso non supportano.
La realtà che vediamo nella pratica è questa: il PRP è uno strumento prezioso, non una bacchetta magica. Funziona bene quando viene usato nel paziente giusto, per la condizione giusta, con tecnica adeguata, e integrato in un percorso più ampio. Usato male, o proposto a pazienti con aspettative irrealistiche, porta invariabilmente a delusione e sfiducia.
Un punto spesso sottovalutato è che il PRP non può sostituire il lavoro riabilitativo. Nessuna iniezione, per quanto biologicamente attiva, può ricostruire la forza muscolare perduta, correggere pattern di movimento errati o prevenire le recidive. Questi obiettivi richiedono tempo, fisioterapia mirata e un cambiamento attivo nello stile di vita.
Prima di iniziare un ciclo di PRP, le domande che ogni paziente dovrebbe fare al proprio medico sono precise: Quale tipo di PRP verrà usato e perché? Quante sedute sono previste? Come verrà valutata la risposta? Cosa succede se non rispondo al trattamento? Cosa aspettarsi da un trattamento ortopedico in termini di tempistiche e risultati realistici è qualcosa che ogni specialista serio è tenuto a spiegare in modo trasparente.
Quando conviene davvero investire in questa terapia? Quando si ha una condizione infiammatoria attiva, strutturalmente non troppo compromessa, in cui le terapie conservative standard non hanno dato i risultati sperati, e si è disposti a seguire un percorso riabilitativo parallelo. In quel contesto specifico, il PRP può fare una differenza significativa e misurabile.
Il tuo percorso ortopedico su misura: richiedi una valutazione
Se hai letto fin qui, probabilmente stai valutando il PRP come opzione concreta per la tua condizione. Il passo più importante adesso è ricevere una valutazione specialistica che tenga conto della tua storia clinica, del tipo di lesione e delle tue aspettative reali.
Il Dr. Umberto Celentano, specialista in ortopedia e traumatologia a Roma, offre consulenze dedicate per valutare se il PRP sia indicato nel tuo caso, quale protocollo sia più adatto e come integrarlo nel tuo percorso di cura. Se stai affrontando una tendinopatia, una lesione muscolare o stai cercando soluzioni per trattamenti per artrosi articolare, una valutazione personalizzata fa la differenza tra un trattamento generico e un percorso davvero efficace. Puoi contattare per una consulenza personalizzata direttamente dal sito, sia per visite private che attraverso strutture convenzionate.
Domande frequenti sul PRP in traumatologia
Il PRP può guarire tutte le lesioni traumatiche?
No, il PRP mostra efficacia soprattutto nel ridurre l'infiammazione, mentre la rigenerazione vera avviene solo in selezionati casi e condizioni specifiche.
Quanto durano gli effetti della terapia PRP?
Gli effetti clinici si evidenziano soprattutto nel medio termine, mentre i benefici oltre l'anno risultano meno consistenti e variabili tra i pazienti.
Il PRP presenta rischi o effetti collaterali?
Il PRP è generalmente sicuro, ma possono verificarsi lieve dolore, gonfiore o reazioni locali temporanee nelle 24-48 ore successive all'iniezione.
Quali lesioni beneficiano di più dal PRP?
Tendinopatie, traumi articolari precoci e alcune lesioni muscolari rispondono meglio secondo le principali indicazioni cliniche del PRP in traumatologia.
Il PRP può essere usato insieme alla fisioterapia?
Sì, l'integrazione tra PRP e fisioterapia è raccomandata: il PRP modula l'infiammazione e crea condizioni migliori per il recupero, ma la fisioterapia è indispensabile per ottenere risultati duraturi.
